Медреформа: що далі?
25 липня 2019 09:10

Вже за півроку медичної реформи в нашому житті стане більше. Набагато більше - вона пошириться на всі державні та комунальні медичні заклади та на всіх лікарів, які в них працюють. Це і лікарні, і поліклініки, і пологові будинки, і навіть інститути Національної академії медичних наук. Навіть депутатська “Феофанія” не уникне реформи (хоча були варіанти).
Як і у випадку з первинною ланкою медичної допомоги (про реформу якої ми докладно писали), змінюється система фінансування закладів. Що в перспективі має покращити якість послуг, які в цих закладах надаються.
З 1 січня 2020 року, згідно з Законом про державні фінансові гарантії медичного обслуговування, всі види медичних послуг оплачує Національна служба здоров’я України (далі по тексту - НСЗУ). Але на відміну від первинки, де заклади отримують гроші за підписані декларації з пацієнтами, підхід до фінансування буде дещо іншим.
Втім, головний принцип реформи не змінюється: пацієнт вільно обирає лікаря та заклад, отримує послугу, за яку платить Нацслужба здоров'я. Для медиків це звучить: заклад виконує вимоги НСЗУ, підписує договір, надає якісні послуги, і чим більше пацієнтів до нього звернеться - тим більше грошей заклад отримає від НСЗУ.
До кінця цього року всі заклади мають підписати договори зі службою - але підписання почнеться лише після того, як буде прийнято державний бюджет і разом з ним додаток, який описує програму медичних гарантій, за якою будуть здійснюватися виплати. Потім окремо мають бути випущені кабмінівські порядки використання грошей і МОЗівські накази.
Також до кінця цього року має бути затверджено тариф для кожної послуги, яка надається в наших медичних закладах. Вартість послуг потрібно знати, щоб НСЗУ могла розрахуватися з закладами. Наразі тарифи для більшості послуг вже пораховано, і кілька прикладів буде наведено далі у тексті.
Це не означає, що прайс буде виставлятися пацієнтам, як колись писали противники реформи у фейсбуці. Ні, всі послуги оплачує НСЗУ. Всі - в рамках програми медичних гарантій, яка має бути затверджена після прийняття бюджету на наступний рік. Далі по тексту ви можете знайти документи, які послуги входять в програму за різними напрямками.

Історичний бюджет для колишніх поліклінік
У 2018-2019 роках районні та інші поліклініки вже стикнулися з реформою на первинці. По суті, поліклінік вже не існує. (Зараз будуть довгі нечитабельні назви, але будь ласка, не закривайте статтю!) Вони реорганізувалися в ЦПМСД - центри надання первинної медико-санітарної допомоги та/або Діагностично-консультативні центри (це якраз вторинка). Часто ці дві юридичні особи існують в одному приміщенні - колишньої районної поліклініки.
Вторинка - це вузькі фахівці, наприклад, кардіолог, офтальмолог, лор, невролог, які надають пацієнтам консультації та проводять нескладні процедури за своїм профілем.
Що зміниться для пацієнта на вторинці?
З січня 2020 року, отримавши направлення до лікаря-спеціаліста, наприклад, до лора, пацієнт може піти з ним не лише до своєї районки, а до будь-якого лора в будь-якому державному або комунальному закладі країни (або в приватному, якщо той бере участь у реформі. Докладніше про участь приватних закладів у реформі вторинки ми напишемо згодом, а поки можна почитати текст про те, як укласти декларацію у приватній клініці з лікарем первинки). Консультацію спеціаліста за направленням повністю оплачує держава, пацієнту не потрібно буде нічого додавати.
Це означає, що будуть лори, до яких прийде дуже багато пацієнтів, і лори, до яких прийде менше пацієнтів. Але у фінансовій площині це діятиме не так лінійно, як на первинці.
Принцип фінансування вторинки буде наступний. На перші три місяці 2020 року заклад отримає свій історичний бюджет - тобто те, що він отримував і раніше.
“Наразі тих розрахунків, які у нас є, недостатньо для того, аби вирахувати повністю структуру наданих у поліклініках послуг, - говорить голова НСЗУ Олег Петренко. - Вони показують нам дані, але ці дані, м’яко кажучи, не точні. Коли ми починаємо їх перевіряти, то бачимо, що наявне обладнання і кількість спеціалістів не дозволяють надати таку кількість послуг. Але поки в нас не підписаний договір, ми ніяк не можемо в це втручатися”.

Коли договір буде підписано, заклад отримає гроші на прогнозований обсяг послуг: консультацій, функціональної діагностики і т.д. І почне звітувати перед НСЗУ - в електронній формі.
“Ми матимемо статистику медичних епізодів: хто, коли, до кого і з яким питанням звернувся, - говорить Петренко. - Наприклад, в районі три поліклініки. Історично вони отримують однакову кількість коштів. Але за три місяці стало зрозуміло, що одна поліклініка працює краще - туди звертається більше людей, вона надає більше послуг. І вже за результатами перших трьох місяців ми зробимо перерозподіл. А за рік отримаємо інформацію про реальний обсяг послуг, який надається в цих полікілініках, і тоді вже зможемо більш точно обрахувати бюджет на наступний рік”.
Додаткові гроші за обстеження
Також вводиться таке поняття, як пріоритетні послуги, за які заклад буде отримувати додаткові кошти - за кожну надану послугу. Наприклад, послуги з раннього виявлення раку, в тому числі ендоскопічні послуги гастро- і колоноскопія, гістероскопія, бронхоскопія і т.д. Тобто, якщо в поліклініці є кабінет, який проводить ендоскопію, вона буде отримувати на додачу до історичного бюджету гроші за кожну проведену процедуру. Таким чином заклади будуть зацікавлені розвивати надання цих послуг - закуповувати додаткове обладнання, винаймати спеціалістів. “Тому що держава зацікавлена в тому, щоб на етапі вторинної спеціалізованої допомоги здійснювалося раннє виявлення раку, - пояснює Петренко. - Оскільки чим раніше виявлене онкологічне захворювання, тим ефективніше і дешевше його лікування, і шанси, що людина одужає, збільшуються в рази”.
Вартість цих послуг поки остаточно не затверджена, але те, що обговорюється - це від 1 до 2 тис. грн в залежності від процедури. Гроші за надані в січні пріоритетні послуги поліклініки отримають вже в лютому.
Без направлення - платно
Пріоритетні послуги - не єдина можливість для поліклінік заробити більше грошей. Якщо пацієнт хоче потрапити до лікаря без направлення - він зможе оплатити цей візит за тарифом, який встановить поліклініка. “Є постанова про платні послуги, згідно з якою заклади можуть формувати тарифи на послугу. А з 1 січня вони зможуть ставити тариф на ті послуги, які є поза програмою державних гарантій. Наприклад, на візит до спеціаліста без направлення лікаря первинки за власним бажанням пацієнта”, - говорить Петренко.
Зараз обговорюється, чи направлення може видавати лише сімейний лікар (або педіатр, або терапевт), або його зможе також видавати і сам спеціаліст - наприклад, тим своїм пацієнтам, які за специфікою захворювань мають проходити у нього регулярні огляди.

Академіки з народом
Інститути Національної академії медичних наук теж можуть підписати договір з НСЗУ. Чотири з них брали участь у пілотному проекті і, на думку керівництва НСЗУ, готові до того, щоб брати участь в реформі з 2020 року. Це Інститут кардіології ім.Стражеско, Інститут нейрохірургії ім. Ромоданова, Інститут трансплантології ім Шалімова та інститут кардіохірургії ім Амосова.
“З ними ми можемо відпрацювати модель, яка потім пошириться на всі клінічні підрозділи НАМНУ. Ми би дуже хотіли, щоб всі заклади увійшли в єдиний медичний простір в межах програми медичних гарантій”, - говорить Петренко.
Це означатиме, що зі своїм направленням до кардіолога, наприклад, пацієнт може звернутися не тільки до будь-якої поліклініки в будь-якому місті, але й до того ж Інститута ім. Стражеско. До конкретного обраного ним кардіолога. Так само і з плановими операціями - пацієнт обирає заклад серед тих, у кого підписаний договір з державою, а НСЗУ оплачує послугу.
«Феофанія» теж має приєднатися до реформи, оскільки окремо бюджетного фінансування для неї не передбачено. Тож, їй лишається підписати договір з НСЗУ і отримувати гроші як і решта закладів.

60 на 40 для лікарень
Госпітальний рівень буде фінансуватися 60 на 40. 60% - це історичний бюджет. 40% оплата в залежності від виконаної роботи - за конкретний випадок лікування в стаціонарі.
“Умовно кажучи, є дві лікарні - одна в містечку на 40 тис. людей, і інша в містечку на 40 тис. людей. Одна має 10 лікарів, і інша має 10 лікарів. Але при цьому одна з них прооперувала 100 людей за місяць, а інша - 40. Раніше, по субвенції, вони отримували однакові кошти - з загального бюджету. З 2020 вони на 60% отримають порівну. А решта 40% буде розподілятися залежно від того, хто зробив більше роботи. Тобто та лікарня, яку обрало більше пацієнтів - тому що вони знають, де кращі спеціалісти, отримає більше”, - пояснює Олег Петренко.
Пропорція буде змінюватися щороку. Тобто якщо з 2020 це 60% на 40%, то з 2021 буде вже 50 на 50, і так далі.
Планується, що з часом такий фінансовий підхід змінить існуючу мережу лікарень. Це не означає, що слабші мають закритися. Швидше йдеться про те, що лікарні ставатимуть профільними, будуть розвивати певні напрямки. Особливо - пріоритетні.
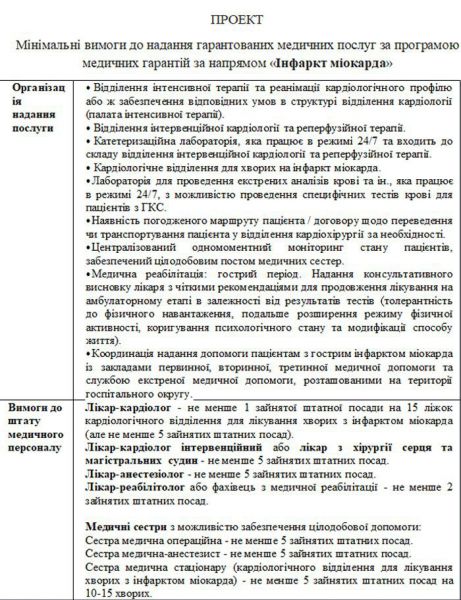
Пріоритетні послуги для лікарень: лікування інсульту, лікування інфаркта міокарду, допомога в пологах і неонатальна допомога немовлятам.
Тобто з наступного року за кожен пролікований випадок інсульту чи інфаркту заклад, який відповідає вимогам НСЗУ буде отримувати додаткові кошти.
Взагалі цифри, скільки буде коштувати яка послуга, НСЗУ не розголошує - поки вони не будуть остаточно затверджені. Але деякі цифри ми попросили попередньо назвати.
Так от, за пролікований випадок інсульту заклад отримає від НСЗУ близько 20 тисяч грн. Але - лише у тому випадку, якщо це лікування буде відповідати затвердженим вимогам.
“Якщо вас привезли в якесь районне відділення, де нема ніякого обладнання, поклали на ліжко, і ви там тихенько помираєте від інсульту або вам пощастило не померти, в такому випадку оплата буде за базовим тарифом (близько 5,5 тис.грн - LB.ua). Якщо вас привезли з інсультом у відділення, де зробили КТ або МРТ, оцінили можливість проведення тромболізу, підключили до моніторингу, профілактували порушення ковтання і т.д. - тоді це оцінюється як надання пріоритетної послуги з відповідним тарифом”, - пояснює Петренко.
Наразі, за даними НСЗУ, лише 20% пацієнтів з підозрою на інсульт госпіталізують в заклади, де є апарати КТ або МРТ, і які можуть надати необхідну екстрену допомогу при інсульті. Решта 80% не отримують адекватної допомоги. Тому мета держави - стимулювати заклади закуповувати необхідне обладнання та навчатися надавати допомогу при станах, які найчастіше стають причиною смерті в Україні.
Пологи без ускладнень попередньо оцінюються в 9 тис. грн. Для породіллі вони будуть повністю безкоштовними (як я вже писала, до речі, що народити безкоштовно реально і зараз). Якщо хтось вимагатиме гроші в пологовому, в тому числі благодійний внесок, який наразі є не дуже благодійним, - пацієнтка має поскаржитися на гарячу лінію НСЗУ - 1677.
.jpeg)
Кілька скарг - і закладу зроблять попередження. Якщо скарги на заклад поступатимуть і надалі, НСЗУ може навіть розірвати договір з пологовим. І перестане виплачувати йому гроші.
До речі, це стосується не лише пологових, але й інших закладів. Якщо ви стикаєтеся з вимаганням грошей в медичному закладі - ваш обов‘язок повідомити про це НСЗУ. Можливість втратити фінансування має бути достатньо потужною мотивацією, проте якщо пацієнти мовчатимуть або лише проклинатимуть міністра в соцмережах, як зараз, цей інструмент не спрацює.
«Виплати з кишені є у більшості країн східної Європи, тому що це частина культурного паттерну, - говорить Олег Петренко. - Але вони зменшуються всюди, коли з\'являються прозорі відносини між надавачем і платником».
До речі, один з можливих ризиків реформи - виплати від НСЗУ не перекриють те, що лікарі на госпітальному рівні раніше отримували «на кишеню». Відповідно, буде спротив реформі і її саботаж. Тим більше, що не всі головні лікарі закладів будуть справедливо та розумно розподіляти зароблені гроші. Як показує первинка, дехто надає перевагу витратам на ремонт свого кабінету під золото та утриманню шести заступників.
Скаржитися можна і треба не лише на корупцію, але й на якість наданих послуг. Але до 2020 року скаржитися в НСЗУ можна лише на первинку, адже з іншими закладами договори у служби ще не укладені.
Ризики або коли щось пішло не так
Як і у випадку з первинкою, зміна фінансування - це лише інструмент, яким можна скористатися або ні. Не всі керівники медзакладів здатні ефективно господарювати. Це означає, що будуть невдалі і навіть дуже невдалі приклади. Уже зараз деякі заклади автономізувалися таким чином, що розмазують виплати за декларації первинки - на фахівців вторинки.
Будуть навіть заклади, які не отримають фінансування за договором з НСЗУ - через те, що не виконають вимоги по якості послуг.
Ті заклади, які не отримають фінансування від НСЗУ, мають утримуватися місцевою владою. Проблеми з їх функціонуванням також має вирішити місцева влада - наприклад, змінити головлікаря лікарні, який не зміг подолати корупцію серед своїх підлеглих і через це втратив фінансування НСЗУ.
Як впорається місцева влада? По-різному, як і керівники лікарень. Подекуди вирішать, що лікарню простіше закрити, ніж утримувати. Для громади це може бути трагедією. Навіть якщо ця лікарня надавала дуже неякісні послуги і лікарі вимагали грошей за марлю і зеленку.
Наприклад, в країні є пологові, в яких приймають 200 пологів на рік. Ця кількість є недостатньої, щоб лікарі підтримували потрібний рівень кваліфікації. За розрахунками ВООЗ, має бути мінімум 500 для того, аби пологи в закладі вважалися безпечними. НСЗУ планує встановити нижчу межу - близько 300 пологів на рік, щоб отримати договір і фінансування у 2020, але у наступні роки цей поріг буде підвищуватися.

Чи зрадіють мешканці містечка, де закриють "слабкий" пологовий? Навряд.
На державному рівні можливий ризик - звуження програми державних гарантій. Тобто послуг, які держава гарантує безоплатно надати, з часом може стати менше, якщо так вирішить парламент. Так сталося, наприклад, у Грузії.
Єдиний запобіжник - сильне громадянське суспільство. Українцям треба навчитися відстоювати свої права на місцевому та державному рівні. Організовуватися, вивчати законодавство, вести діалог з владою, а якщо вона не йде на діалог - протестувати.
***
До кінця цього року всі заклади мають підписати договорів з НСЗУ. Але хвилі підписання почнуться лише після того, як буде прийнято бюджет і разом з ним додаток, який описує програму медичних гарантій, за якою будуть здійснюватися виплати. Потім окремо мають бути випущені кабмінівські порядки використання грошей і МОЗівські накази.
Поки бюджет не прийнято, НСЗУ планує розпочати консультації та підготовку до підписання договорів з закладами у тестовому режимі вже восени 2019-го - так само, як було навесні 2018 року з первинкою, початок реформи якої відклався на три місяці.
Якщо ж бюджет не приймуть і до кінця грудня - фактично, січень стане 13-им місяцем 2019 року. І так поки не з’явиться бюджет. За законом медична реформа має стати всеосяжною з 2020 року, і це не може змінити ані новий президент, який робить досить суперечливі заяви про охорону здоров’я (інколи підтримує реформу, а інколи поводиться так, ніби в нього вселилася Ольга Богомолець), ані новий міністр, який має з’явитися в найближчі місяці. Звісно, існує вірогідність, що відмінити реформу вирішить новий парламент і швидко внесе відповідні зміни в законодавство. Втім, редакція LB.ua сподівається, що нові обличчя у Верховній Раді не стануть воювати з медичною реформою.
Автор: Вікторія Герасимчук
Источник: lb.ua